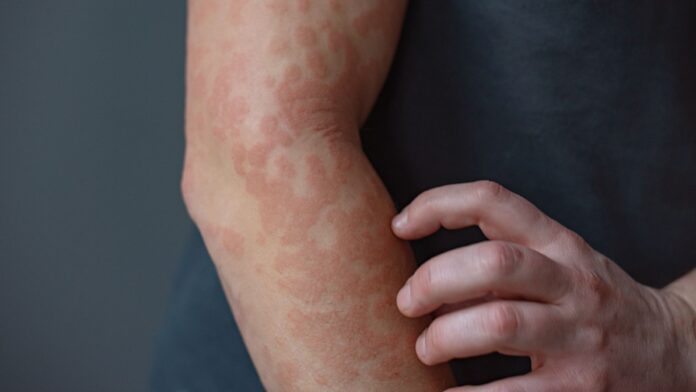
Nowe badania ujawniły zaskakującą rolę keratyny, białka odpowiedzialnego za strukturę naszej skóry, włosów i paznokci. Tradycyjnie keratyna była postrzegana wyłącznie jako element konstrukcyjny, ale obecnie uznawana jest za kluczowy regulator układu odpornościowego. W szczególności naukowcy odkryli, że keratyna 16 (K16) działa jak biologiczny „hamulec”, który zapobiega niekontrolowanemu zapaleniu skóry.
Odkrycie: keratyna jako regulator odporności
W badaniu opublikowanym w czasopiśmie Science Translational Medicine naukowcy z Uniwersytetu Michigan wykazali, że keratyna 16 robi znacznie więcej, niż tylko zapewnia komórkom wytrzymałość mechaniczną. Odgrywa istotną rolę w modulowaniu sygnałów przyciągających układ odpornościowy do skóry.
Zespół badawczy, kierowany przez postdoktora Ereza Cohena i głównego autora Pierre’a Coulombe, ustalił, co następuje:
– Normalna funkcja: K16 pomaga regulować interferony typu I, rodzinę białek regulujących odpowiedź immunologiczną. Modulując te sygnały, K16 zapobiega nadmiernej reakcji układu odpornościowego.
– Mechanizm hamulcowy: Gdy K16 działa prawidłowo, utrzymuje stan zapalny pod kontrolą.
– Efekt mutacji: Jeśli gen KRT16 jest zmutowany lub go brakuje, następuje zwolnienie „hamulca”. Powoduje to gwałtowny wzrost sygnalizacji interferonu typu I, co powoduje przewlekłe, niekontrolowane zapalenie.
Od awarii strukturalnej po chaos immunologiczny
Aby zrozumieć znaczenie tego odkrycia, należy wziąć pod uwagę mechanikę skóry. Eksperci opisują keratyny jako „stalowe kable” komórki, zapewniające wytrzymałość na rozciąganie niezbędną do wytrzymania stresu fizycznego.
U pacjentów z pachyonychia congenita (PC), rzadką chorobą genetyczną spowodowaną mutacjami KRT16, integralność strukturalna jest zagrożona. W obszarach o dużym tarciu, takich jak podeszwy stóp, komórki skóry ulegają zniszczeniu pod wpływem nacisku podczas chodzenia lub biegania. To fizyczne załamanie powoduje wtórny kryzys: gdy bariera skórna zostaje przerwana, układ odpornościowy wykrywa uszkodzenie i wyzwala potężną reakcję zapalną.
Ta zależność wyjaśnia ogólną charakterystykę cyklu wielu chorób skóry:
1. Naprężenia strukturalne: Tarcie mechaniczne lub mutacja genetyczna osłabia komórki skóry.
2. Naruszenie bariery: „stalowe linki” pękają, przez co skóra jest podatna na uszkodzenia.
3. Nadreaktywność immunologiczna: Bez hamulca K16 reakcja zapalna organizmu staje się nadmierna, co prowadzi do bolesnych modzeli, pęcherzy i zaczerwienień charakterystycznych dla pachyonychii, łuszczycy i egzemy.
Implikacje dla przyszłości medycyny
Możliwość powiązania określonej mutacji białka z określonym szlakiem odpornościowym zapewnia jasny plan działania w zakresie opracowywania leków. Ta zmiana w rozumieniu przekształca keratynę z pasywnego składnika strukturalnego w aktywnego uczestnika ochrony skóry.
Naukowcy rozpoczęli już testowanie tej teorii w modelach laboratoryjnych. Stosując inhibitor interferonu typu I, udało im się wyeliminować zmiany skórne w mysim modelu choroby stwardnienia rozsianego.
„Wiedza, że keratyna 16 działa jak hamulec przeciwzapalny, stanowi dla nas bezpośredni cel dla nowych metod leczenia i diagnostyki” – zauważyli naukowcy.
Odkrycie to sugeruje, że zamiast po prostu zajmować się objawami zapalenia skóry, przyszła terapia może skupiać się na „resetowaniu” sygnałów immunologicznych, które K16 ma kontrolować.
Wniosek
Identyfikując keratynę 16 jako regulator sygnalizacji interferonu, naukowcy odkryli podstawowy mechanizm leżący u podstaw zapalnych chorób skóry. Ten przełom otwiera drzwi do terapii celowanych, które mogłyby leczyć takie schorzenia, jak łuszczyca i pachyonychia wrodzona, skutecznie ponownie hamując układ odpornościowy.