Neue Forschungen haben eine überraschende Rolle von Keratin entdeckt, dem Protein, das für die Struktur unserer Haut, Haare und Nägel verantwortlich ist. Keratin wurde traditionell nur als struktureller Baustein betrachtet und gilt mittlerweile als wichtiger Regulator des Immunsystems. Wissenschaftler haben insbesondere herausgefunden, dass Keratin 16 (K16) als biologische „Bremse“ fungiert, die eine unkontrollierte Entzündung der Haut verhindert.
Die Entdeckung: Keratin als Immunregulator
In einer in Science Translational Medicine veröffentlichten Studie zeigten Forscher der University of Michigan, dass Keratin 16 den Zellen mehr als nur mechanische Festigkeit verleiht. Es spielt eine entscheidende Rolle bei der Modulation der Signale, die das Immunsystem zur Haut rekrutieren.
Das Forschungsteam unter der Leitung des Postdoktoranden Erez Cohen und des leitenden Autors Pierre Coulombe stellte fest, dass:
– Normale Funktion: K16 hilft bei der Regulierung von Typ-I-Interferonen – einer Familie von Proteinen, die Immunreaktionen steuern. Durch die Modulation dieser Signale verhindert K16 eine Überreaktion des Immunsystems.
– Der „Brems“-Mechanismus: Wenn K16 richtig funktioniert, hält es Entzündungen unter Kontrolle.
– Der Mutationseffekt: Wenn das KRT16-Gen mutiert ist oder fehlt, wird diese „Bremse“ gelöst. Dies führt zu einem sprunghaften Anstieg der Typ-I-Interferon-Signalisierung, was zu einer chronischen, unkontrollierten Entzündung führt.
Vom strukturellen Versagen zum Immunchaos
Um zu verstehen, warum dies wichtig ist, muss man sich die Mechanik der Haut ansehen. Experten bezeichnen Keratine als „Stahlkabel“ einer Zelle, die für die nötige Zugfestigkeit sorgen, um körperlichen Belastungen standzuhalten.
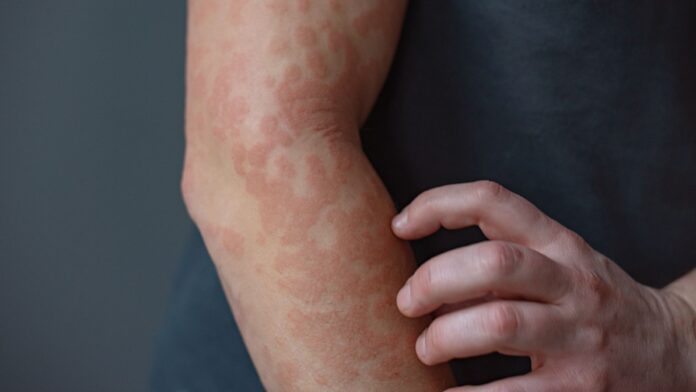
Bei Patienten mit Pachyonychia congenita (PC) – einer seltenen genetischen Störung, die durch KRT16-Mutationen verursacht wird – ist diese strukturelle Integrität beeinträchtigt. In Bereichen mit hoher Reibung, beispielsweise an den Fußsohlen, lösen sich die Hautzellen unter dem Druck beim Gehen oder Laufen auf. Dieser physische Zusammenbruch führt zu einer sekundären Krise: Wenn die Hautbarriere versagt, erkennt das Immunsystem den Schaden und löst eine massive Entzündungsreaktion aus.
Dieser Zusammenhang erklärt einen gemeinsamen Zyklus bei vielen Hauterkrankungen:
1. Struktureller Stress: Mechanische Reibung oder genetische Mutation schwächen die Hautzellen.
2. Barrierebruch: Die „Stahlseile“ versagen, wodurch die Haut anfällig für Risse wird.
3. Immunüberlastung: Ohne die K16-„Bremse“ wird die Entzündungsreaktion des Körpers hyperaktiv, was zu schmerzhaften Schwielen, Blasen und Rötungen führt, die für PC, Psoriasis und Ekzeme charakteristisch sind.
Implikationen für die zukünftige Medizin
Die Fähigkeit, eine bestimmte Proteinmutation mit einem bestimmten Immunweg zu verknüpfen, bietet einen klaren Fahrplan für die Arzneimittelentwicklung. Durch diesen Verständniswandel wird Keratin von einer passiven Strukturkomponente zu einem aktiven Teilnehmer an der Hautabwehr.
Die Forscher haben bereits damit begonnen, diese Theorie in Labormodellen zu testen. Durch die Verwendung eines Inhibitors von Typ-I-Interferonen konnten sie Hautläsionen bei Mäusen beseitigen, die den PC-Zustand modellierten.
„Das Wissen, dass Keratin 16 als Entzündungshemmer wirkt, bietet uns ein direktes Ziel für neue Behandlungen und Diagnostika“, stellten die Forscher fest.
Diese Entdeckung legt nahe, dass zukünftige Therapien sich nicht nur auf die Behandlung der Symptome von Hautentzündungen, sondern auch auf die Neukalibrierung der Immunsignale konzentrieren könnten, die K16 steuern soll.
Schlussfolgerung
Durch die Identifizierung von Keratin 16 als Regulator der Interferon-Signalübertragung haben Wissenschaftler einen grundlegenden Mechanismus hinter entzündlichen Hauterkrankungen aufgedeckt. Dieser Durchbruch öffnet die Tür für gezielte Therapien, die Erkrankungen wie Psoriasis und Pachyonychia congenita behandeln könnten, indem sie das Immunsystem effektiv „wieder bremsen“.